زخم دیابت؛ انواع، روش های درمان و راه های مقابله اضطراری
زخم دیابت چیست؟
زخم دیابت (Diabetic Ulcer) یکی از جدی ترین عوارض بیماری دیابت است که اغلب در پاها ایجاد می شود. در بیماران دیابتی، افزایش قند خون در طولانی مدت سبب آسیب به اعصاب (نوروپاتی) و عروق خونی می شود. این دو عامل باعث کاهش حس درد و کاهش جریان خون در اندام های انتهایی، به ویژه پاها می گردند.
در نتیجه، اگر پوست پا دچار بریدگی یا تاول شود، به دلیل نرسیدن اکسیژن و مواد مغذی کافی، زخم دیرتر بهبود پیدا می کند و خطر عفونت یا گانگرن (سیاه شدن بافت) بالا می رود.
انواع زخم دیابت
زخم های دیابتی از نظر علت و شدت به چند دسته تقسیم می شوند:
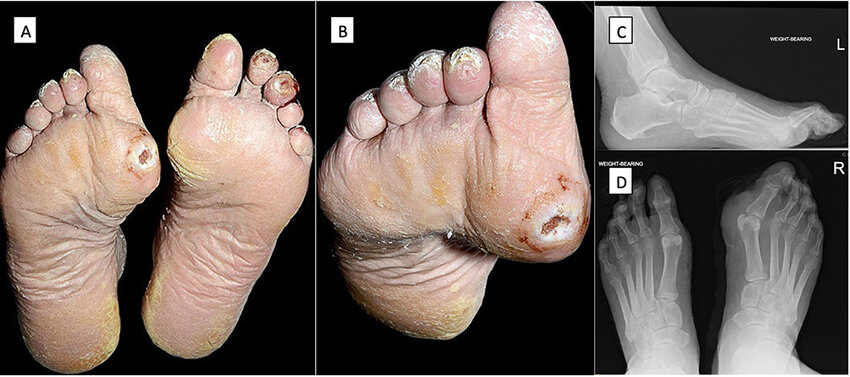
۱. زخم نورپاتیک (Neuropathic Ulcer)
این نوع زخم به علت آسیب عصبی در پا ایجاد می شود. بیمار حس درد ندارد و معمولاً زمانی متوجه زخم می شود که آسیب پیشرفت کرده است.
- محل شایع: کف پا یا زیر انگشتان
- ویژگی ظاهری: لبه های گرد و خشک
- درد: معمولاً بدون درد یا کم درد
۲. زخم ایسکمیک (Ischemic Ulcer)
این زخم در اثر اختلال جریان خون شریانی به وجود می آید.
- محل شایع: پاشنه یا نوک انگشتان
- ویژگی ظاهری: پوست اطراف سرد و کبود، زخم خشک و دردناک
- درمان: نیاز به بررسی جریان خون و گاهی جراحی عروقی دارد
۳. زخم نوروایسکمیک (Neuroischemic Ulcer)
ترکیبی از دو نوع بالا است؛ هم اعصاب آسیب دیده اند و هم خون رسانی ضعیف است. این نوع زخم ها معمولاً سخت تر درمان می شوند و احتمال عفونت در آن ها بالاست.
علائم زخم دیابتی (نشانه های اولیه و پیشرفته)
زخم دیابت در مراحل اولیه ممکن است بسیار کوچک، بی درد و حتی نادیده گرفته شود، اما در صورت بی توجهی به تدریج پیشرفت می کند و به زخم عمیق یا عفونت شدید تبدیل می شود.
شناخت علائم هشداردهنده ی زخم دیابتی، نقش مهمی در پیشگیری از گسترش زخم و درمان به موقع دارد. از مهم ترین نشانه ها می توان به موارد زیر اشاره کرد:
- 🔸 قرمزی، تورم یا گرمی غیرعادی در ناحیه پا (اولین علامت التهاب یا عفونت)
- 🔸 تاول، ترک یا زخم سطحی که طی چند روز بهبود نمی یابد
- 🔸 بوی نامطبوع یا ترشحات بدبو از پا، نشانه ی وجود عفونت باکتریایی
- 🔸 ترشح چرکی یا مایع زرد و سبز از زخم
- 🔸 بی حسی یا احساس سوزش و درد شدید در انگشتان یا کف پا
- 🔸 تغییر رنگ پوست به سیاه، بنفش یا آبی تیره (علامت کاهش جریان خون یا نکروز بافتی)
⚠️ در صورت مشاهده ی هر یک از این علائم زخم دیابتی، مراجعه ی فوری به پزشک یا کلینیک تخصصی زخم ضروری است.
تأخیر در درمان ممکن است باعث گسترش عفونت، از بین رفتن بافت و در موارد شدید، قطع عضو شود.
درمان خانگی زخم دیابت (در مراحل اولیه)
در مراحل خفیف، با مشورت پزشک می توان از برخی روش های خانگی برای جلوگیری از پیشرفت زخم استفاده کرد:
۱. کنترل دقیق قند خون
کنترل قند خون مهم ترین اصل در درمان زخم دیابت است. بالا بودن قند خون باعث می شود زخم دیرتر ترمیم شود و احتمال عفونت افزایش یابد.
۲. شست وشوی منظم زخم
زخم را با سرم فیزیولوژیک یا آب جوشیده ی سردشده بشویید. از الکل، بتادین یا مواد ضدعفونی قوی استفاده نکنید چون ممکن است بافت سالم را از بین ببرند.
۳. خشک و تمیز نگه داشتن پا
پاها باید همیشه تمیز، خشک و بدون رطوبت زیاد باشند. جوراب نخی و کفش نرم بپوشید و از راه رفتن با پای برهنه خودداری کنید.
۴. تغذیه مناسب
رژیم غذایی سرشار از ویتامین C، روی (Zinc)، ویتامین E و پروتئین روند بهبود زخم را سریع تر می کند.
۵. استفاده از درمان های طبیعی با احتیاط
در برخی موارد، استفاده از ژل آلوئه ورا، عسل طبیعی یا پمادهای گیاهی با خاصیت ضدالتهابی می تواند مفید باشد، اما تنها با اجازه ی پزشک.
درمان دارویی و پزشکی زخم دیابت
در زخم های متوسط تا شدید، درمان تخصصی ضروری است. مراحل درمان معمولاً شامل موارد زیر است:
۱. دبریدمان (Debridement)
پزشک با ابزار استریل، بافت های مرده یا آلوده را از زخم جدا می کند تا ترمیم تسریع شود.
۲. پانسمان های پیشرفته
پانسمان هایی مانند فوم، هیدروکلوئید، آلژینات یا نقره ای رطوبت متعادل ایجاد کرده و محیط بهبودی را فراهم می کنند.
۳. آنتی بیوتیک ها
اگر زخم عفونی شده باشد، آنتی بیوتیک خوراکی یا تزریقی تجویز می شود. در موارد شدید، درمان بستری و تزریق وریدی لازم است.
۴. درمان فشار منفی (VAC Therapy)
با استفاده از دستگاه مکنده، مایعات زخم خارج و جریان خون تقویت می شود. این روش برای زخم های عمیق و ترشح دار مؤثر است.
۵. اکسیژن تراپی پرفشار (Hyperbaric Oxygen Therapy)
بیمار در محفظه ای قرار می گیرد که با فشار بالا اکسیژن دریافت می کند؛ این کار موجب تحریک بازسازی بافت و مبارزه با عفونت می شود.
۶. جراحی و پیوند پوست
در زخم های شدید یا عفونت استخوان، ممکن است به جراحی یا پیوند پوست نیاز باشد تا از پیشرفت زخم جلوگیری شود.
طول مدت درمان زخم دیابت
مدت زمان درمان به عواملی چون عمق زخم، کنترل قند، جریان خون، عفونت و نوع مراقبت بستگی دارد.
در زخم های خفیف، درمان ممکن است ۴ تا ۶ هفته طول بکشد. اما در موارد پیشرفته، ممکن است روند ترمیم چند ماه تا یک سال زمان ببرد.
رعایت رژیم غذایی مناسب، مصرف داروها طبق دستور پزشک و کنترل دقیق قند خون، نقش مهمی در کوتاه شدن مدت درمان دارد.
راه های اضطراری مقابله با زخم دیابتی
در صورت مشاهده ی زخم جدید یا عفونت، اقدامات زیر را بلافاصله انجام دهید:
- فشار نیاورید: از ایستادن یا راه رفتن طولانی مدت روی پای زخمی خودداری کنید.
- زخم را بپوشانید: از گاز استریل یا پانسمان تمیز استفاده کنید تا آلودگی وارد زخم نشود.
- زخم را تمیز کنید: با محلول فیزیولوژیک شست وشو دهید.
- به پزشک مراجعه کنید: حتی زخم کوچک در بیماران دیابتی می تواند خطرناک باشد.
- در صورت تب یا چرک، فوراً به اورژانس بروید.
پیشگیری از زخم دیابت
پیشگیری همیشه بهتر از درمان است. رعایت نکات زیر می تواند احتمال ایجاد زخم را کاهش دهد:
- معاینهٔ روزانهٔ پاها برای مشاهده تاول یا زخم
- شست وشوی منظم پا و خشک کردن کامل بین انگشتان
- استفاده از کفش و جوراب مناسب
- کنترل منظم قند خون
- ترک سیگار (زیرا سیگار گردش خون را کاهش می دهد)
- مراجعه ی دوره ای به پزشک متخصص پا (پودیاتریست)
جمع بندی
زخم دیابت یکی از جدی ترین عوارض بیماری دیابت است که در صورت بی توجهی می تواند منجر به عفونت و حتی قطع عضو شود.
با تشخیص زودهنگام، درمان مناسب و مراقبت مداوم می توان از پیشرفت آن جلوگیری کرد.
کنترل قند خون، مراقبت دقیق از پا، استفاده از درمان های پزشکی و پرهیز از درمان خودسرانه، کلید اصلی مقابله با زخم دیابتی است.